 病因
病因
病因:
1.胰腺手术
(1)胰腺外伤:胰腺外伤后胰瘘的发生率高达40%。由于外伤时胰腺组织多正常,质地较软,因此包埋或吻合时欠满意,易发生胰瘘;加之外伤时胰管和壶腹部的水肿或狭窄,导致胰液流出不畅,更易发生胰瘘。
(2)胰腺囊肿引流术:外引流术因可引起胰外瘘,现多已被内引流术所取代,故大大降低了胰瘘的发生率。内引流术发生胰瘘主要与术者手术技巧及手术时机的选择有关。
(3)胰腺切除术:包括胰十二指肠切除术、胰腺肿瘤切除术、胰体尾切除术、胰腺体部或头部切除术,此为引起胰瘘的重要原因。发生胰瘘的危险因素有:
①年龄>65岁。
②胰管内径小。
③未能置入胰管内支架。
④胰腺实质松软或正常。
⑤术中失血过多。
⑦手术时间过长。
再之,术者的技术水平亦直接影响胰腺切除术后胰瘘的发生率。此外,胰腺断端的不同处理方法、术前化疗、应用生长抑素等均可影响胰瘘的发生。
2.非胰腺手术 非胰腺手术导致的胰瘘实际上是病变侵犯了胰腺或手术中误伤了胰腺。最常见的是脾切除术伤及胰尾发生胰瘘,胃大部切除术及胃癌根治术因术中误伤或病变侵及胰腺造成胰瘘。
3.重症急性胰腺炎(SAP) Artz等报道SAP引流术后生存者中20%发生胰瘘。SAP发病之初即可有胰腺组织坏死,其范围不断扩大侵蚀胰管,造成胰液漏出,长时间引流到体外,即形成胰瘘;若积聚在胰周,可形成胰腺假性囊肿或脓肿,
胰腺脓肿也可以侵蚀胰管,造成胰管继发破裂,导致胰瘘。
4.胰管的继发破裂 胰管的损伤是胰瘘形成的根本原因,而胰管继发破裂作为一个隐匿的发病因素则更应受到重视。胰管继发破裂可以由胰腺进行性坏死所致,也可以由胰腺感染、脓肿造成,两者常常互为因果。胰腺手术、炎症和创伤均可造成胰腺组织不断地坏死及
胰腺脓肿形成,长期侵蚀胰管可以导致胰瘘。另外,胰瘘感染影响破损胰管的修复也是促使胰瘘形成的原因之一。
胰瘘可笼统地分为内瘘和外瘘。此外,根据胰液的漏出量,Sitges-Serra将胰外瘘分为高流量瘘(>200ml/d)与低流量瘘(<200ml/d)。又有将胰外瘘分为侧瘘与端瘘。侧瘘是指胰管与胃肠道的连续性仍存在,亦称部分瘘;端瘘是指胰管与胃肠道的连续性消失,亦称完全瘘。术后无感染的胰腺侧瘘的自愈率可达86%,而合并感染的侧瘘在治疗22周后其自愈率也仅能达53%。端瘘的病人无法自愈,并需手术治疗,如胰瘘的内引流手术或胰腺的部分切除术。
 发病机制
发病机制
发病机制:胰瘘形成的病理基础是主胰管或分支胰管的破裂或断裂,主胰管或分支胰管部分破裂的称为部分性胰瘘,丧失胰液量较少,多能自然愈合;主胰管或分支胰管完全断裂的称为完全性胰瘘,丧失胰液量较多,难以自然愈合。根据胰液的流量可将胰瘘分为高流量胰瘘(>200ml/d)和低流量胰瘘(<200ml/d)。也有人根据每天胰液流量的多少分为大型胰瘘(>1000ml/d)、中型胰瘘(100~1000ml/d)和小型胰瘘(<100ml/d)。
胰瘘带来的病理生理变化主要是外分泌异常。胰液的成分与组织液相似,Na
、K
和Ca
2 与血清的浓度基本一致,Cl
-比血清值低。胰液中HCO
3-浓度较高,pH8.0~8.6,呈碱性。正常胰腺每天的分泌量为800~1500ml。胰瘘最多一天可引出1800ml胰液。由于胰瘘造成胰液的大量丢失,可引起程度不同的水电解质紊乱和酸碱代谢平衡失调,严重者甚至可以引发低蛋白血症。除此之外,胰液还含有大量胰酶,这些胰酶一旦被活化,具有较强的分解能力,腐蚀性极强,由此可发生胃瘘、
肠瘘、胆瘘和胰支气管瘘,腐蚀血管时可能发生致命性的大出血。胰腺外瘘口周围的皮肤可出现充血、糜烂、溃疡甚至出血,也可由于引流不畅形成假性胰腺囊肿,或合并感染。
 治疗
治疗
治疗:胰瘘的治疗原则首先是抑制胰腺分泌,包括体外营养支持、抑制
胰酶活性和使用
生长抑素类似物;其次是胰瘘引流,包括各种经皮置管引流、手术引流和经内镜引流。
1.一般处理 禁食、胃肠减压能减少胃肠液对胰腺的刺激,在胰瘘的初期有良好作用。对高流量胰瘘者应注意纠正水、电解质失衡,维持体内稳态。
2.营养支持 高流量胰瘘者常因大量胰液外溢,病人消化及吸收功能受影响,常发生营养不良。应给予积极补充热量、维生素、蛋白质以改善全身情况,促进胰瘘愈合。实践证明肿瘤坏死因子能抑制胰腺外分泌,减少胰瘘的引流量,缩短瘘管闭合时间。此外,肠内营养也越来越得到重视,因肠内营养可促进肠道功能恢复,保护肠黏膜屏障作用、防止细菌移位,有利于预防全身炎症反应综合征及多器官功能衰竭的发生。
3.防治感染 胰瘘合并感染常致严重后果,且有较高病死率。引流液应常规做细菌培养及药敏试验,合理选择抗生素。在无培养结果时,可先经验性使用抗生素,一般感染开始多为革兰阴性菌及厌氧菌,首选头孢三代抗生素或氨基糖苷类抗生素加甲硝唑或喹诺酮类治疗。
4.
生长抑素类似物 胰瘘治疗中应用
生长抑素类似物的主要作用为抑制胰腺分泌和松弛肠道平滑肌,其可显著减少胰瘘的发生和加快瘘口的闭合。在一项随机、前瞻性临床研究中发现,预防性地应用
生长抑素可降低选择性胰腺切除术后胰瘘的发生率和死亡率。
Martineau等综合文献分析报道
生长抑素类似物作为辅助治疗可减少术后胰瘘的发生,并具有加快瘘口愈合的作用,但对病程少于8天的近期胰瘘效果差。
5.经皮置管和手术引流 胰瘘可经皮置引流管引流胰液,促使瘘口闭合,但由于胰瘘胰液对局部组织的消化腐蚀作用,存在引流时间长、瘘管愈合慢等问题,尤其对与主胰管相通的胰瘘效果欠佳。
6.胰内瘘的内镜治疗 胰内瘘即胰腺假性囊肿。Dell Abate对15名胰腺假性囊肿行内镜下引流,平均住院4.8天,死亡率为0%,严重并发症发生率亦为0%,表明内镜下引流对压迫胃肠道的胰腺假性囊肿有良好疗效。Sciume报道内镜下引流成功率为88%(7/8)。Libera比较经乳头和经胃壁的内镜引流结果后发现两者无明显差异,成功率均较高,并发症发生率低。De Palma长期随访内镜下引流胰腺假性囊肿病人,比较经胃壁和经乳头引流的效果,12人出现并发症,包括出血(2例)、轻症胰腺炎(2例)、囊肿感染(8例),9人复发假性囊肿;随访25.9个月后,75.5%的病人治疗有效。
7.胰外瘘的内镜治疗 对与主胰管相通的胰瘘,可经内镜行鼻胰管负压引流,把胰液引流到体外促使瘘管闭合,亦可行内镜下胰管支架置放引流,促使瘘口闭合。
(1)内镜下鼻胰管引流:国内孙志为等报道采用鼻胰管负压引流治疗8例胰瘘病人,瘘管6~28天愈合,但鼻胰管易脱落,且不能解决胰管狭窄的根本问题。Brelvi报道3名长期酗酒伴慢性胰腺炎病人,2人有呼吸困难和胸痛,影像学提示有胸腔积液,ERCP发现瘘管从胰管通往胸腔,另一病人有左上腹痛、少量胸腔积液,假性囊肿与胃相毗邻。前两者行鼻胰管引流和胸导管引流,假性囊肿病人行经胃的鼻囊肿引流。瘘管7天内闭合,假性囊肿14天内吸收,3人均无疼痛发作,出院后无假性囊肿和瘘管复发。
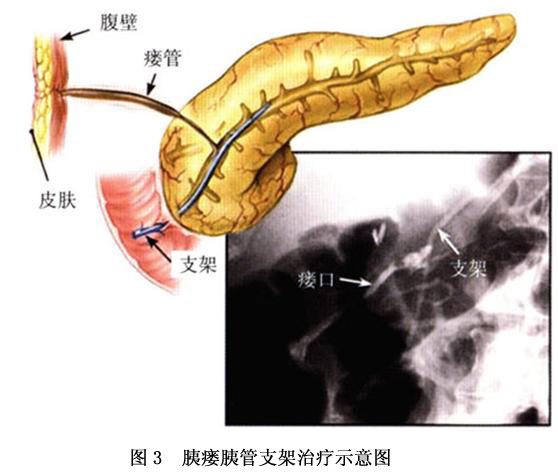
(2)胰管支架引流:内镜下胰管置放支架引流可解除胰管狭窄和梗阻,使胰液引流通畅,胰瘘外引流量迅速减少,瘘口很快闭合(图3)。
Kozarek等用胰管支架治疗1例胰瘘经保守治疗无效的病人,瘘口于支架置入后10天愈合,无复发和其他并发症发生。
(3)生物胶闭塞瘘管:传统上,由于胰腺坏死引起的胰腺瘘管形成,其处理手段为长期经皮导管引流或手术后开放引流,但手术后部分胰腺功能丧失,还有并发感染和静脉栓塞的危险。Findeiss使用生物胶闭塞瘘管,在随后的1年中,病人无任何症状,不再需要放置引流管及其他介入操作。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 其他辅助检查
其他辅助检查
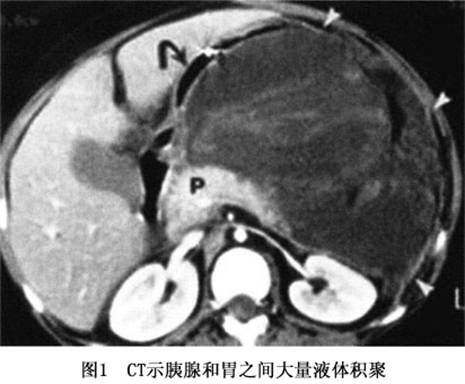
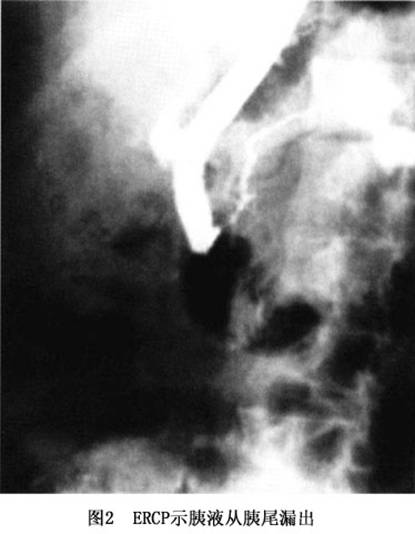
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防